

Anatomie de la cheville de l'enfant
Les cartilages de croissance tibial et fibulaire inférieurs sont des points de faiblesse mécanique.
Le cartilage de croissance tibial distal donne 45 % de la croissance du tibia.
La fusion du cartilage se fait vers 15 ans chez la fille et 17 ans chez le garçon. Elle se fait de manière excentrique, débutant en interne et se terminant en externe en 18 mois environ.
Le cartilage de croissance fibulaire doit se projetter en regard de l'interligne articulaire tibio-tarsien.
Les différentes fractures de la cheville :
- Les décollements épiphysaires : le trait de fracture est situé au niveau du cartilage de croissance
- La fracture triplane
- La fracture motte de beurre
- La fracture de Gillepsie
- La facture bimalléollaire

Fracture de type 1 selon la classification de Salter et Harris :
- Peu fréquente au niveau du tibia, plus fréquente au niveau de la fibula
- Mécanisme en varus forcé
- Equivalent de l'entorse du LLE de l'adulte
- Diagnostic clinique +++ : douleur exquise en regard du cartilage de croissance distal de la fibula
- Radio souvent normale
- Traitement
par botte plâtrée 4 semaines
- en cas de déplacement : réduction orthopédique préalable sous anesthésie générale
- Reprise de l'appui partiel au déplâtrage avec augmentation progressive de l'appui pour un appui complet à 3 mois
- Reprise des activités sportives à 4 mois
- Evolution spontanément favorable


Fracture de type 2 selon la classification de Salter et Harris
- Fracture de la cheville la plus fréquente
- Le trait de fracture passe dans le cartilage de croissance et dans la métaphyse
- Le fragment métaphysaire est le plus souvent externe ou postéro-externe
- Déplacement généralement peu important
- Diagnostic : radiographie de la cheville de face et de profil
- Pronostic favorable : peu de risque d'épiphysiodèse
- Traitement
:
- Immobilisation plâtrée cruro-pédieuse 4 semaines +/-
- Réduction préalable sous anesthésie en cas de déplacement.
- En cas d'instabilité : ostéosynthèse per cutanée.
- Parfois, impossibilité de réduction en cas d'incarcération périostée : abord chirurgical pour désincarcération et ostéosynthèse par broches ou vis
- Reprise de l'appui partiel au déplâtrage avec augmentation progressive de l'appui pour un appui complet à 2-3 mois
- Reprise des activités sportives à 4 mois
- Ablation du matériel vers le 3ième mois pour les broches. En cas d'ostéosynthèse par vis l'ablation du matériel peut être réalisée plus tardivement jusqu'à 6 mois ou 1 an post-opératoire
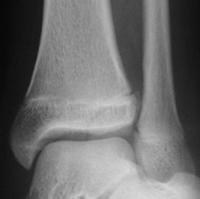
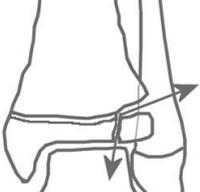
Fracture de type 3 selon la classification de Salter et Harris
- Trait de fracture passant par le cartilage de croissance et l'épiphyse
- Atteinte de la zone germinative du cartilage de croissance et fracture articulaire : risque d'épiphysiodèse et d'arthrose
- Diagnostic : radiographie de la cheville de face et de profil
- Forme particulière : la fracture de Tillaux. Elle touche l'enfant en fin de croissance suite à un traumatisme en rotation externe, alors que seule la partie antéro-interne du cartilage de croissance distal du tibia (zone d'insertion du ligament tibio-fibulaire antérieur) n'est pas encore fusionnée.
- Trait de fracture vertical dans le plan frontal, d'autant plus externe que la fin de croissance est proche.
- Traitement
:
- Absence de déplacement : immobilisation plâtrée cruro-pédieuse pendant 4 semaines
- Déplacement : réduction anatomique, à foyer ouvert pour contrôle de la réduction et ostéosynthèse par vissage épiphysaire, parallèle au cartilage de croissance
- Reprise de l'appui partiel au déplâtrage avec augmentation progressive de l'appui pour un appui complet à 2-3 mois
- Reprise des activités sportives à 4 mois
- Ablation du matériel vers le 3ième mois pour les broches. En cas d'ostéosynthèse par vis l'ablation du matériel peut être réalisée plus tardivement jusqu'à 6 mois ou 1 an post opératoire.
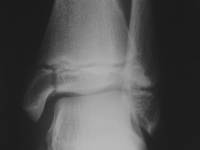
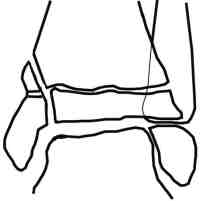
Fracture de type 4 selon la classification de Salter et Harris
- Trait de fracture métaphyso-épiphysaire traversant le cartilage de croissance : atteinte de la zone germinative du cartilage de croissance et fracture articulaire. Risque d'épiphysiodèse et d'arthrose
- Diagnostic : radiographie de la cheville de face et de profil
- Forme particulière : la fracture de Mac Farland : fracture de la malléole interne
- L'atteinte métaphysaire peut être une simple communition mais le risque d'épiphysiodèse reste élevé
- Fait suite à un mécanisme en adduction ou de cisaillement
- En cas de fracture du dôme astragalien associée (à rechercher attentivement), mécanisme de compression : risque d'épiphysiodèse augmenté
- Traitement
:
- Absence de déplacement : Immobilisation plâtrée cruro-pédieuse 4 à 6 semaines
- Déplacement : réduction anatomique, à foyer ouvert éventuellement pour contrôle de la réduction et ostéosynthèse par brochage épiphyso-métaphysaire ou vissage parallèle au cartilage de croissance. Immobilisation par botte plâtrée 4 à 6 semaines
- Reprise de l'appui partiel au déplâtrage avec augmentation progressive de l'appui pour un appui complet à 2-3 mois
- Reprise des activités sportives à 4 mois
- Ablation du matériel vers le 3ième mois pour les broches. En cas d'ostéosynthèse par vis l'ablation du matériel peut être réalisée plus tardivement jusqu'à 6 mois ou 1 an post opératoire.

Fracture triplane à 2 fragments (d'après Khouri)
Fracture triplane
- Fracture associant une fracture de type Salter 2 ou 4 à une fracture de type Salter 3
- Trait de fracture dans les
3 plans de l'espace :
- frontal : fracture métaphysaire ou métaphyso-épiphysaire postérieure (Salter 2 ou 4)
- horizontal : décollement du cartilage de croissance
- sagittal : fracture épiphysaire (Salter 3)
- Diagnostic
: radiographie de la cheville de face et de profil
- face : visualisation de la fracture de type Salter 3
- profil visualisation de la fracture Salter 2 ou 4
- en cas d'interprétation difficile, le bilan radiographique pourra être complété d'incidence oblique et d'un scanner avec reconstruction
- Déplacement souvent modéré
- Fracture de la fibula éventuellement associée
- Classification de Khouri
:
- Type 1 : fracture triplane latérale à 2 fragments. Traumatisme avec mécanisme d'éversion et rotation externe du pied
- Type 2 : fracture triplane latérale à 3 fragments. Mécanisme en inversion rotation interne
- Type 3 : fracture triplane médiane à 2 fragments. Mécanisme en inversion - rotation interne
- Traitement
: identique au traitement des fractures de type Salter 3 ou 4
- En cas d'absence de déplacement : immobilisation cruro-pédieuse 4 à 6 semaines
- En cas de déplacement
(fracture articulaire) :
- réduction anatomique sous anesthésie générale
- ostéosynthèse par broches ou vis et immobilisation par botte plâtrée 6 semaines
- Reprise de l'appui partiel au déplâtrage avec augmentation progressive de l'appui pour un appui complet à 3 mois
- Ablation du matériel vers le 3ième mois pour les broches. En cas d'ostéosynthèse par vis l'ablation du matériel peut être réalisée plus tardivement jusqu'à 6 mois ou 1 an post opératoire
- Reprise des activités sportives à 4 mois